|
¿Para qué, cuándo, cómo?
Se analizan las propiedades y el empleo de los
biomarcadores cardíacos, con especial referencia a la unidad de
cuidados intensivos. |
Introducción
Los biomarcadores cardíacos (BC) en sangre evalúan las
alteraciones cardíacas cada vez con mayor precisión. El empleo de la
creatinina cinasa-MB (CK-MB), a partir de 1972, fue un paso fundamental
en la creación de un biomarcador cardíaco específico. La introducción de
la
troponina cardíaca (cTn) en 1989 fue el siguiente avance y debido al
refinamiento ulterior de los análisis la definición del infarto agudo
de miocardio (IAM) actualmente se centra sobre la cTn.
Mientras que la isquemia cardíaca o el infarto son la causa más
frecuente de lesión cardíaca y el desarrollo de los marcadores refleja
esto, la búsqueda de biomarcadores más significativos actualmente
comprende los BC para procesos inflamatorios (como la
proteína C
reactiva [PCR]) y estrés de la pared miocárdica (como los péptidos
natriuréticos), donde la evaluación va más allá de la necrosis del
miocardio.
En la unidad de cuidados intensivos (UCI) a veces aparecen factores de
confusión que dificultan la interpretación. La claridad en el
diagnóstico o la orientación para el tratamiento, con frecuencia
presentes cuando el corazón es el único órgano afectado, como en el
servicio de urgencias o en la sala de cardiología, no siempre son
similares en la UCI. Aún así, conocer los BC empleados habitualmente
puede ser muy útil para la evaluación cardíaca del paciente grave.
Clases de biomarcadores cardíacos
Los BC se pueden agrupar en tres clases principales:
- Inflamatorios
- De lesión cardíaca aguda
- De estrés miocardíaco
Biomarcadores de procesos inflamatorios
Aunque se han estudiado varios mediadores inmunológicos,
como las citocinas, los autoanticuerpos contra la miosina y la
tropomiosina, así como el interferon (IFN), aún no se han determinado
biomarcadores circulantes útiles para ayudar al diagnóstico y el
pronóstico del IAM.
Tampoco hay biomarcadores útiles cuando el daño miocárdico se produce
por un agente infeccioso, como en la miocarditis viral aguda, que puede
terminar en una miocardiopatía con dilatación, donde, los
autoanticuerpos pueden ser importantes.
A menudo se pasa por alto la importancia de la inflamación en la
progresión de la enfermedad coronaria (EC), aún en ausencia de necrosis
miocárdica y aquí la función de los marcadores inflamatorios es más
promisoria.
Lamentablemente, en el contexto de los cuidados intensivos, donde además
del corazón, están comprometidos otros órganos, estos marcadores, como
el
factor de necrosis tumoral (TNF), el CD-40L, las interleucinas
(IL-18, IL-6, IL-33 e IL-1a), la PCR, el fibrinógeno, la pentraxina 3 y
las metaloproteinasas de la matriz,
no tienen gran especificidad. Los
marcadores inflamatorios, sin embargo, son promisorios y aún en
contextos aparentemente no inmunitarios, como la miocardiopatía de
comienzo agudo inducida por estrés emocional, las vías inflamatorias
parecen tener una función fundamental.
Biomarcadores de lesión miocárdica
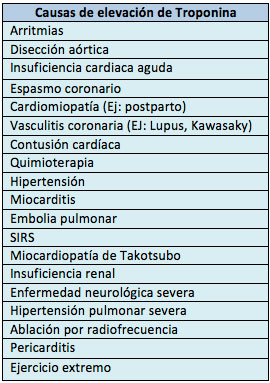
Troponinas cardíacas (cTn).
En la actualidad la cTn es el
componente central de la
definición de un IAM. Su poder diagnóstico superior se demuestra por su
relación con los datos histológicos. El IAM se diagnostica sobre la base
del aumento o la disminución de la cTn, con por lo menos un valor mayor
al límite superior de referencia del percentilo 99 en pacientes con
evidencia de isquemia del miocardio. Esta evolución amplió la función de
la Tn de ser un marcador sólo para el
IAM a ser útil para el síndrome
coronario agudo
(SCA) y para el daño miocárdico secundario por entidades
tales como embolia pulmonar
(EP), traumatismo cardíaco y
daño
miocárdico inducido por quimioterapia.
Comparación entre la cTnT y la cTnI. El
complejo cTn, que consiste en tres proteínas (C, I y T) codificadas por
genes diferentes, tiene una función fundamental en la modulación de la
contracción del sarcómero dependiente del calcio. cTnI y cTnT tienen
isoformas cardio-específicas que no están presentes en el músculo
esquelético, por lo que son marcadores muy específicos de daño
miocárdico. Ambas son liberadas por el miocardio necrótico, como
proteínas intactas y productos de degradación. La prueba de cTnT
proviene de un solo fabricante, mientras que la prueba de cTnI tiene
varios fabricantes, pero su interpretación es confusa debido a la falta
de estandarización. Es importante que el médico sepa cuál es el análisis
que se emplea en su institución.
cTn como marcador diagnostico. El
aumento de cTn
en sangre es un
marcador de daño miocárdico, pero
no determina la
etiología de éste. La cTnT y la cTnI tienen la misma capacidad para
detectar el daño miocárdico. Los criterios para diagnosticar un IAM son
los valores aumentados o disminuidos de cTn en sangre junto con las
características clínicas de la isquemia del miocardio. El grupo de
trabajo internacional formado por la
American Heart
Association/World Health Foundation/European Society of
Cardiology/American College of Cardiology Foundation (AHA/WHF/ESC/ACCF),
recomienda un valor de corte en el límite superior de referencia
del percentilo 99 o la concentración en la cual el análisis alcanza un
coeficiente de variación del 10% si ésta supera el percentilo 99. Si no
se encuentran las características clínicas del IAM más los cambios en el
ECG, se debe buscar otra causa del aumento de la cTn e investigar daño
miocárdico.
El momento del aumento de la cTn es importante. En el proceso agudo ésta
aumenta dentro de las 2-4 horas de la aparición de los síntomas y
persiste durante 7-14 días. Se recomiendan por ello determinaciones
seriadas, en general cada 3- 6 horas. Los análisis de cTn, menos
sensible, exigen aumentos significativos, mientras que los análisis más
nuevos exigen aumentos menores. Si la cTn no es alta, serán necesarias
mediciones seriadas durante 6-9 horas. Si los valores siguen bajos, pero
hay sospecha clínica de IAM se debe considerar otra muestra 12-24 horas
después.
La introducción de la
hs-cTn, con sensibilidad mejorada de μg/l a ng/l,
disminuyó el tiempo para diagnosticar el IAM. Una sola determinación de
hs-cTnI a las 3 horas en pacientes que consultaron por dolor precordial,
con un valor de corte de 40 ng/l, dio un valor pronóstico negativo
(VPN) del 84,1% y un valor pronóstico positivo (VPP) del 86,7%. La
precisión diagnóstica de varios análisis de hs-cTn diferentes fue
excelente y muy superior a los análisis estándar. Una determinación
única mayor de 100 ng/l se considera de alto riesgo para SCA.
El paciente sedado y hemodinámicamente inestable en respirador con
presión positiva, en general no tiene los síntomas clásicos de isquemia
del miocardio. Los cambios del ECG, a menudo con antecedentes de un ECG
con alteraciones previas, son inespecíficos y hay factores de confusión,
como la insuficiencia renal o cardíaca. Muchas entidades que se suelen
hallar en la UCI se asocian con aumento de la cTn, aunque no haya
patología coronaria que genere isquemia del miocardio. A esto se agrega
la probabilidad de que muchos IM sean clase tipo II. La hs-cTn mejora la
precisión diagnóstica, pero a expensas de menor especificidad.
La troponina cardiaca como marcador pronóstico. El
aumento de la cTn se asocia con mal pronóstico en los pacientes con
isquemia aguda. La cTnI y la cTnT tienen resultados pronósticos
comparables, excepto en pacientes con insuficiencia renal crónica, donde
la cTnT, pero no la cTnI, fue un factor pronóstico de peor evolución.
El valor pronóstico de la cTn no se limita a la isquemia cardíaca, sino
que se extiende a otras enfermedades de pacientes en la UCI.
Creatina cinasa-MB. La CK-MB en el
IAM es
liberada dentro de las 2-4 horas, llega a su máximo 24 horas
después de la sobrecarga de presión o la isquemia y vuelve a los valores
normales a las 36-72 horas. Es un
marcador sensible de IM, pero la
determinación única en el momento de la consulta tiene
baja sensibilidad
y su falta de especificidad es un problema. La llegada de la cTn ha
relegado a la CK-MB como biomarcador de necrosis del miocardio.
Proteína intracelular de unión a ácidos grasos. Las
proteínas de unión a ácidos grasos (PUAG) son pequeñas proteínas del
citoplasma que facilitan el transporte de los ácidos grasos y otros
lípidos dentro de la célula. La PUAG tipo cardíaca es un
marcador
sensible de daño de los miocitos y, a diferencia de la troponina, es
liberada tanto por la isquemia como por la necrosis. La célula dañada
libera esta PUAG en 1-3 horas y la misma vuelve a sus valores normales
en 12-24 horas. Hay buenos datos que apoyan su empleo para el pronóstico
del IM. Su
sensibilidad diagnóstica para lesión cardíaca es del 93.1%,
mayor que la CK-MB y la cTn.
Biomarcadores de estrés cardíaco
Péptidos natriuréticos (PN). Esta familia
de péptidos y receptores específicos es un sistema integral para el
control del equilibrio hidromineral y de la presión arterial. Comprende
el péptido natriurético auricular (PNA), el péptido natriurético
cerebral o tipo B (PNB), el péptido natriurético tipo C (PNC), el
péptido natriurético dendroaspis (PND) y la urodilatina. El PNA y el PNB
inhiben la liberación de ET-1 y la ET-1 estimula la síntesis de PN.
La pre-prohormona BNP es un péptido de 134 aminoácidos sintetizado en
los miocitos ventriculares con descomposición ulterior en la prohormona
PNB, que se libera en la circulación durante el estrés hemodinámico. La
corina, una endoproteasa, descompone la prohormona PNB en el PNB
biológicamente activo BNP y el NT-proPNB inactivo.
Aplicación clínica del PNB/NT-proPNB La mayor
utilidad del PNB y el NT-proPNB es el diagnóstico y el pronóstico de la
insuficiencia cardíaca. Su aplicación en el servicio de urgencias se
basa sobre el estudio
Breathing Not Properly, donde se demostró
que el PNB > 100 pg/ml es diagnóstico de insuficiencia cardíaca
congestiva (ICG), con sensibilidad del 90% y especificidad del 73%. Se
identificó una precisión diagnóstica similar con el NT-proPNB, con
valores de 500 ng/ml. Los valores de PNB pueden aumentar en pacientes
con EC.
En una revisión sobre la importancia del PNB y el NT-proPNB en el
tratamiento de la insuficiencia cardíaca, se indica cautela al
interpretar los valores aumentados en la UCI. También se deben tener en
cuenta la edad y el sexo.
Habitualmente, múltiples enfermedades asociadas, en especial la
insuficiencia renal o la septicemia, pueden causar aumento de los
valores en sangre en ausencia de insuficiencia cardíaca. Numerosos
estudios buscaron aclarar la importancia de los PN como marcadores
pronósticos en la UCI, pero los resultados fueron contradictorios e no
lo suficientemente consistentes como para modificar el tratamiento de un
paciente. Aunque el aumento de los PN en general significa disfunción
cardíaca aún en el paciente grave, no pueden identificar el tipo de
disfunción cardíaca y no se pueden comparar con el ecocardiograma, que
se debe emplear siempre en los pacientes graves con disfunción cardíaca
de base.
Utilidad de los biomarcadores cardíacos en patologías NO coronarias habituales en la UCI
Embolia pulmonar aguda
Los BC pueden ser importantes para el diagnóstico y el
pronóstico del paciente con EP. Se produce
aumento de la cTn debido a la
mayor demanda metabólica y la menor perfusión miocárdica, que causa
isquemia ventricular derecha o microinfarto, mientras que el aumento de
estrés de la pared produce aumento del PNB.
La importancia de los BC en la estratificación del riesgo está bien
establecida y se incluyen como los principales marcadores en las
recomendaciones de la
European Society of Cardiology para el
diagnóstico y el tratamiento de la EP aguda. El aumento de la cTn y/o el
PNB coloca al paciente fuera de la categoría de bajo riesgo (mortalidad
<1%) y cuando se asocia con características de disfunción cardíaca e
hipotensión en el ecocardiograma
coloca al paciente en la categoría de
alto riesgo (mortalidad > 15%). La asociación de alteraciones de los
BC específicos y del ecocardiograma tiene importantes ramificaciones
terapéuticas en lo referente al tratamiento trombolítico para la EP
aguda, inclusive en el paciente hemodinámicamente estable.
La PUAG cardíaca parece tener mayor precisión diagnóstica y mejor valor
pronóstico que la cTn y el PN en casos de EP. El VPP para la PUAG
cardíaca fue del 41%, en relación con el 29% para la cTn y el 19% para
el proPNB. En un estudio más reciente con 101 pacientes con EP y signos
ecocardiográficos de sobrecarga ventricular derecha, pero sin
hipotensión ni shock, ninguno de los pacientes con PUAG cardíaca normal
(n = 87) experimentó deterioro clínico, necesitó apoyo inotrópico o
murió.
Septicemia
Los
valores aumentados de cTn en pacientes sépticos se
asocian con mayor mortalidad. La cTn está aumentada en el 12-85% de los
pacientes de las UCI con septicemia. La cTnI también aumenta en
pacientes sépticos con indicios de disfunción diastólica aislada y
reversible.
Aunque las concentraciones de PN aumentan en la septicemia, se discute si agregan información diagnóstica o sobre la evolución.
Insuficiencia cardíaca aguda (sin EC)
La
cTn está aumentada en pacientes con insuficiencia
cardíaca aún en ausencia de EC. Si bien la cTn carece de suficiente
sensibilidad y especificidad para el diagnóstico de insuficiencia
cardíaca,
se asocia con aumento del riesgo de morbimortalidad cardíaca.
Por ejemplo, el aumento de cTnI pronostica la mortalidad en pacientes
hospitalizados por insuficiencia cardíaca congestiva.
Insuficiencia renal
Debido a que los valores basales de
cTn están aumentados
en la insuficiencia renal crónica, el diagnóstico de IM se basa sobre
más del 20% de aumento en los valores 6-9 horas después de llegar a la
consulta. En un estudio comparativo del valor pronóstico de la cTn y el
PNB/NT-proPNB en 143 pacientes con insuficiencia renal crónica en
diálisis se demostró que el NT-proPNB fue superior a la cTn.
Daño pulmonar agudo y retiro del respirador
Aunque es clásicamente un biomarcador cardíaco,
el PNB
cumple también una función en la UCI para diagnosticar la insuficiencia
respiratoria hipóxica y determinar el momento óptimo para la extubación.
Rana y colaboradores hallaron que valores de PNB < 250 pg/ml apoyan
el diagnóstico de daño pulmonar agudo, con mayor exactitud cuando se
excluye a los pacientes con insuficiencia renal.
Un estudio reciente de 100 pacientes, sometidos a una prueba de 48 horas
con respiración espontánea antes de la extubación, realizó la
evaluación ecocardiográfica y tomó muestras de PN inmediatamente antes
del estudio y a su término, antes de la extubación. Un punto de corte
del valor de PNB en 263 ng/l y 1.343 ng/l para el NT-proPNB antes del
estudio o el aumento de 48 y 21 ng/l respectivamente para el PNB y el
NT-proPNB, pronosticaron con precisión en qué pacientes fracasaría la
extubación debido a insuficiencia cardíaca subyacente. El PNB fue más
eficaz que el NT-proPNB.
Diagnóstico de disfunción cardíaca por múltiples marcadores
El empleo de múltiples biomarcadores tiene la ventaja
teórica de mejorar tanto la sensibilidad como la especificidad en el
diagnóstico de diferentes trastornos cardíacos, lo que es importante en
la UCI, donde hay tantos factores de confusión. La combinación de cTnT,
ECG y albúmina modificada por la isquemia identificó la isquemia en el
95% de los pacientes que consultaron por precordialgia. Sin embargo,
otros estudios no avalan el beneficio de los multimarcadores sobre uno
solo en el servicio de urgencias o en la UCI.
Posibles futuros biomarcadores cardíacos
Los micro ARN(llamados también miR o miARN) son ácidos ribonucleicos
(ARN) de aproximadamente 20-25 nucleótidos de largo que no codifican,
que regulan negativamente o inhiben la expresión de los genes.
Intervienen en casi todos los procesos biológicos. Se pueden detectar
muchos tipos diferentes de miARN en la sangre. Se identificaron cuatro
grupos que regulan el sistema cardiovascular.
Puesto que la semivida del miARN circulante se cuenta en horas y su
degradación no parece alterarse por la disfunción orgánica, son
prometedores como marcadores muy específicos y precisos de disfunción
cardíaca en el paciente grave.
Conclusiones
Los biomarcadores cardíacos son cada vez más precisos y tienen un lugar
importante en la práctica médica cotidiana. Las ventajas que
proporcionan en la sala de cardiología o en el servicio de urgencias no
siempre se comparten en la UCI, donde los factores de confusión con
frecuencia exigen una interpretación cautelosa y una cuidadosa
consideración de las decisiones terapéuticas ulteriores. Sin embargo,
conocer las ventajas y desventajas a partir de la base de datos clínicos
y de investigación disponible debe hacer apreciar su inmenso valor.
Fuente :
intramed